Variderm – lek o kilku twarzach
 Spis treści
Spis treści
Substancje czynne obecne w leku Variderm.. 5
Wstęp
Variderm to produkt leczniczy stosowany jako środek wspomagający leczenie chorób objawiających się bolesnymi, swędzącymi wykwitami skórnymi, które występują m.in. podczas ospy wietrznej czy półpaśca. Lek ten również działa kojąco oraz łagodząco w przypadku oparzeń słonecznych. Przedmiotem niniejszego artykułu będzie opisanie skuteczności i bezpieczeństwa stosowania produktu leczniczego w tym drugim, mniej znanym wskazaniu. Variderm jest preparatem o konsystencji gęstej pasty zawierającym w swoim składzie 3 substancje czynne: benzokainę (10mg/g), mentol (10mg/g), tlenek cynku (300mg/g) oraz substancje pomocnicze: talk, etanol 96% i glicerynę 86%.
Jak wspomniano w poprzednim akapicie wskazaniami do stosowania leku są różnego rodzaju choroby skóry: wypryski, wysypki pęcherzykowate, półpasiec, świąd czy zapalenia. Variderm leczy oparzenia słoneczne i termiczne oraz wykazuje działanie ochronne zmniejszając prawdopodobieństwo wystąpienia nowotworów skóry, w tym czerniaków. Preparatu nie należy używać u osób uczulonych na którykolwiek ze składników leku oraz na otwarte rany. Variderm można stosować u dzieci, które ukończyły 2 lata. Aby uzyskać pożądany efekt leczenia należy niewielką ilość preparatu nanosić kilka razy dziennie na skórę w miejscu wysypki bądź wyprysków. W przypadku oparzeń słonecznych zaleca się aplikację cienkiej warstwy pasty w miejscach, gdzie doszło do podrażnienia. Lek został po raz pierwszy wpisany do rejestru 07.04.1992, a końcowo zatwierdzony 29.10.2008 roku przez firmę Profarm.
Substancje czynne zawarte w Variderm mają odmienne mechanizmy działania i pełnią różną funkcję w terapii. Benzokaina podobnie jak mentol wykazuje działanie miejscowo znieczulające poprzez obniżenie wrażliwości zakończeń nerwów czuciowych. W momencie stymulowania receptora przez bodziec następuje otwarcie kanałów jonowych dla jonów sodowych, które przechodzą do neurolemmy zgodnie z gradientem elektrochemicznym. W ten sposób tworzy się potencjał czynnościowy, który podąża wzdłuż neurytów. Potencjał ten jest rejestrowany przez mózg jako ból. Benzokaina blokuje kanały dla jonów Na+ uniemożliwiając powstanie potencjału czynnościowego w komórce nerwowej. Komórki nerwowe niezdolne do przepuszczania sodu do komórek nie mogą depolaryzować i przewodzić impulsów nerwowych. Skutkuje to brakiem stymulacji receptora bólowego i wystąpieniem działania znieczulającego (Khair-Ul-Bariyah i in. 2020).
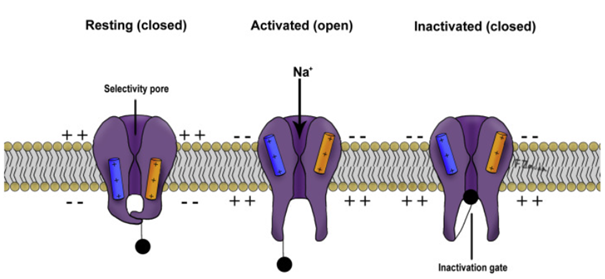
Rys.1 Mechanizm działania środków znieczulających, w tym benzokainy (Taylor i McLeod 2020).
Tlenek cynku posiada właściwości ściągające oraz przeciwzapalne. Cynk bierze udział w wielu etapach metabolizmu komórkowego. Szacuje się, że około 10% ludzkich białek posiada zdolność do wiązania tego pierwiastka. Cynk jest niezbędny do katalitycznej aktywności ponad 200 enzymów i odgrywa ogromną rolę w gojeniu ran, podziale komórek, syntezie białek oraz DNA. Cynk wspiera prawidłowy wzrost i rozwój w okresie ciąży, dzieciństwa i dojrzewania. Co więcej, wykazuje właściwości przeciwutleniające, które chronią przed przyspieszonym starzeniem się i stymulują proces gojenia się ran. Jony cynku są skutecznymi środkami przeciwdrobnoustrojowymi, nawet jeśli są podawane w niskich stężeniach (Osredkar 2011).
Mentol znany jest z pozostawiania uczucia chłodu na skórze, gdyż stymuluje receptory TRPM8 wrażliwe na zimno bez faktycznego spadku temperatury skóry. Związek ten selektywnie aktywuje receptory opioidowe kappa, przez co wykazuje działanie przeciwbólowe. Ponadto blokuje kanały wapniowe i wrażliwe na napięcie kanały sodowe, zmniejszając w ten sposób aktywność nerwową. Niektóre badania wskazują, że mentol działa jako pozytywny modulator allosteryczny receptora GABAA i zwiększa transmisję gabaergiczną w neuronach PAG. Mentol jest szeroko stosowany w stomatologii jako miejscowy środek przeciwbakteryjny, skuteczny przeciwko kilku rodzajom paciorkowców i pałeczek kwasu mlekowego (Pergolizzi i in. 2018) (Galeotti i in. 2002).
Substancje czynne obecne w leku Variderm
Benzokaina
Benzokaina (ester etylowy kwasu p-aminobenzoesowego), znana również pod nazwą anestezyna, słynie z silnych właściwości miejscowo znieczulających. Jej działanie przeciwbólowe wykorzystywane jest głównie w przypadku chorób błon śluzowych jamy ustnej i gardła. Jest pomocna w leczeniu nowotworów jamy ustnej, dolegliwości stomatologicznych i otolaryngologicznych. W połączeniu z aspiryną eliminuje ból ucha. Benzokaina stosowana jest również w anestezjologii m.in. podczas zabiegów chirurgicznych. Stwierdzono, że analogi benzokainy posiadają potencjał biologiczny poprzez wykazywanie właściwości przeciwbakteryjnych, przeciwgrzybicznych i przeciwnowotworowych. Co więcej, anestezyna łagodzi objawy: stanów zapalnych skóry, ospy wietrznej, półpaśca oraz odczynów po ukąszeniach owadów (Khair-Ul-Bariyah i in. 2020).
Przeprowadzono randomizowane, podwójnie zaślepione badanie oceniające skuteczność miejscowego stosowania 10% benzokainy w leczeniu świądu i bólu w porównaniu z kontrolą w postaci maści nośnikowej. W tym celu dwudziestu mężczyzn poddano leczeniu badanym produktem leczniczym (IMPD) i nośnikiem. Natychmiast po wstrzyknięciu 100 µg histaminy w oba ramiona pacjenci otrzymywali leczenie miejscowe, a świąd oceniano za pomocą wizualnej skali analogowej (VASpruritus) oraz kwestionariusza. W części badania oceniającej skuteczność w łagodzeniu bólu, plecy pacjentów potraktowano promieniowaniem ultrafioletowym B (UVB), wywołując w ten sposób lekkie oparzenie słoneczne. Dwanaście godzin po zastosowaniu UVB ponownie zastosowano IMPD na prawą lub lewą górną część pleców, natomiast maść nośnikową na przeciwległą stronę. Ból związany z oparzeniem słonecznym mierzono za pomocą wizualnej skali analogowej VASpain i algometrii ciśnieniowej. Wykazano tendencję do lepszej redukcji świądu dla benzokainy w VASpruritus. W przypadku VASpain zaobserwowano istotne różnice pomiędzy grupami (p = 0,02). Pomiary algometryczne wykazały początek zmniejszenia bólu w grupie benzokainy po 20 minutach, podczas gdy w obszarze leczonym nośnikiem złagodzenie bólu nastąpiło dopiero po 60 minutach od aplikacji. Stosowana miejscowo maść zawierająca 10% benzokainy okazała się skuteczniejsza od nośnika w leczeniu bólu pooparzeniowego oraz świądu (Bauer i in. 2015).
Pastylki benzokainowe są popularne w leczeniu ostrego bólu gardła. Wykonano badanie, którego celem była ocena, czy pastylki z benzokainą są skuteczniejsze niż pastylki placebo u pacjentów z bólem występującym podczas połykania. Ochotnicy z ostrym bólem gardła przyjmowali tabletki losowo metodą podwójnie ślepej próby (albo dawkę 8 mg benzokainy, albo pastylkę placebo). Ból oceniano według numerycznej skali wizualnej. Pierwszorzędową miarą wyniku była suma różnic w intensywności bólu (SPID) w ciągu 2 godzin. Wstępna analiza pośrednia po włączeniu 50 pacjentów wykazała przewagę benzokainy nad placebo w SPID (p = 0,0086). W grupie benzokainy było znacznie więcej osób reagujących na leczenie, u których ból ustępował. Liczba pacjentów z całkowitą eliminacją bólu była bardzo mała. Mediana czasu złagodzenia bólu wyniosła 20 min (benzokaina) i >45 min (placebo). Nie zaobserwowano działań niepożądanych. Pastylki benzokainowe w porównaniu z placebo są skuteczniejsze i lepiej tolerowane przez pacjentów podczas leczenia bolesnego dyskomfortu w gardle (Chrubasik, Beime, i Magora 2012).
W randomizowanym, prospektywnym, podwójnie zaślepionym badaniu klinicznym oceniono skuteczność wosku ortodontycznego zawierającego benzokainę w łagodzeniu podrażnień błon śluzowych. W tym celu porównywano reakcje pacjentów na wosk z benzokainą i dotychczas stosowany nieleczniczy wosk ortodontyczny. Siedemdziesięciu pacjentów przydzielono do dwóch grup równej wielkości, a następnie przedstawiono instrukcję nakładania wosku. Poziom bólu rejestrowano w 6 różnych punktach czasowych za pomocą modelu analizy wariancji powtarzanych pomiarów (ANOVA) z czynnikami leczenia (wosk leczniczy vs wosk nieleczniczy). Porównania parami post-hoc przeprowadzono na podstawie procedury najmniejszych istotnych różnic Fishera. W grupie leczonej benzokainą odnotowano znacząco niższy poziom bólu w każdym punkcie czasowym po pierwszej godzinie (w każdym przypadku P<0,0003) w porównaniu z grupą kontrolną. Wosk leczniczy nakładany na zamki ortodontyczne uwalniający benzokainę w sposób ciągły wykazuje wysoką skuteczność w zmniejszaniu bólu związanego z podrażnieniem błony śluzowej (Kluemper i in. 2002).
Przebadano żel benzokainowy 20% stosowany miejscowo pod kątem zdolności do zmniejszania bólu podczas zabiegów ginekologicznych, takich jak m.in. biopsja czy łyżeczkowanie ścian kanału szyjki macicy. W pierwszej fazie badania określającej skuteczność żelu 40 kobiet zaaplikowało preparat przed wykonaniem zabiegu. Kobiety te odczuwały znacznie mniej bólu niż 42 pacjentki z grupy kontrolnej (P < 0,05 do P < 0,0005). W drugiej, zaślepionej fazie badania skuteczność 20% żelu z lidokainą porównywano z żelem placebo u 63 kobiet w grupie badawczej i 64 w grupie kontrolnej. Modalna ocena bólu przez lekarza i pacjentkę wynosiła „brak” w grupie badanej dla zabiegów z wyjątkiem łyżeczkowania szyjki macicy, dla którego ocena była „łagodna”. W grupie kontrolnej oceny były „łagodne” lub „umiarkowane”. Dane te wskazują, że benzokaina 20% znacząco zmniejsza ból odczuwany przez pacjentki w trakcie zabiegów ginekologicznych (Ferris i in. 1997).
W badaniu klinicznym z podwójnie ślepą próbą, w którym wzięło udział 30 dzieci w wieku od 4 do 8 lat, pacjentów podzielono równo na dwie grupy: grupa A aplikowała 2% żel chlorowodorku lignokainy (Lox 2%), a grupa B 20% żel benzokainowy (ProGel -B). Następnie oceniano skuteczność preparatów w łagodzeniu bólu generowanego podczas wykonywania blokady nerwu zębodołowego dolnego. Oceny bólu dokonano przy użyciu zmodyfikowanej skali Wong-Baker’a i poddano ją analizie statystycznej. Po wkłuciu igły w grupie A 6,7% pacjentów (N = 1) odczuwało niewielki ból, 66,7% (N = 10) umiarkowany, a 26,7% (N = 4) silny ból. W grupie B 46,7% badanych (N = 7) nie czuło bólu, 46% (N = 7) odczuwało niewielki ból, a 6,7% (N = 1) umiarkowany (Wartość P -0.000). Żel benzokainowy 20% wykazywał wyższą skuteczność niż 2% żel chlorowodorku lignokainy w zmniejszaniu bólu związanego z wkłuciem igły w blok nerwu zębodołowego dolnego (Nair i Gurunathan 2019).
Mentol
Mentol jako związek chemiczny jest alkoholem należącym do grupy monoterpenów monocyklicznych. Stanowi główny składnik olejku miętowego – posiada charakterystyczny orzeźwiający zapach i właściwości chłodzące. Co więcej, mentol drażni zakończenia nerwowe w skórze, przez co wykazuje działanie miejscowo znieczulające, przeciwzapalne i przeciwbólowe. Stosowany zewnętrznie może być używany jako środek przeciwświądowy oraz bakteriobójczy. Związek ten jest jednym z najskuteczniejszych terpenów wykorzystywanych w celu zwiększenia przenikania farmaceutyków przez skórę (Kamatou i in. 2013).
Przeprowadzono randomizowane, podwójnie zaślepione badanie kliniczne z udziałem weteranów wojennych, którzy cierpieli na przewlekły świąd spowodowany uszkodzeniami skóry wywołanymi gazem musztardowym. W tym celu 80 osób przydzielono do dwóch równych grup. Jedna grupa była leczona kombinacją fenolu i mentolu (1%) stosowaną dwa razy dziennie, podczas gdy druga grupa otrzymywała placebo. Efekty terapeutyczne i skutki uboczne oceniano podczas sześciotygodniowego leczenia. Do obliczenia stopnia świądu przed i po leczeniu w obu grupach zastosowano punktację w zakresie 1-48 punktów. Ostateczny wynik oceny świądu w grupie leczonej różnił się od wyniku w grupie placebo (wartość p=0,03). Wystąpiła również statystycznie istotna różnica między wynikami świądu przed leczeniem (19 punktów) i po leczeniu (15,5 punktu) w grupie leku (p=0,001), ale nie było istotnej różnicy w odpowiedzi w grupie placebo (p=0,66). Jednoprocentowa kombinacja fenolu i mentolu wykazuje znaczące działanie terapeutyczne w przypadku świądu w porównaniu z placebo (Panahi i in. 2007).
Działanie przeciwbakteryjne, przeciwgrzybicze i przeciwzapalne mentolu w leczeniu pieluszkowego zapalenia skóry (ND) oceniano w badaniu, do którego włączono noworodki z rozpoznaniem ND, które nie wymagały intensywnej opieki ani systematycznych leków przeciwgrzybiczych i przeciwzapalnych. Ogółem 84 pacjentów zostało losowo przydzielonych do dwóch grup: grupa mentolowa (n=42) otrzymująca standardową terapię w postaci klotrimazolu oraz kropli mentolowych stosowanych miejscowo oraz grupa kontrolna (n=42) otrzymująca standardową terapię plus placebo. Trzydzieści pięć noworodków w każdej grupie ukończyło cykl leczenia i zostało przebadane pod kątem wysypki skórnej za pomocą metody punktacji wysypki Munza i Concannona przed terapią oraz w 1., 3., 5. i 7. dniu leczenia. Stwierdzono, że czas terapii konieczny w celu całkowitego wygojenia był krótszy w grupie mentolowej (4,3±1,6 vs. 6,9±1,8 dnia, p=0,0001), a rumień i krosty w tej grupie uległy redukcji (p=0,0001). W trakcie badania nie zaobserwowano żadnych poważnych działań niepożądanych. Miejscowe stosowanie mentolu może być skuteczne w leczeniu pieluszkowego zapalenia skóry (Sabzghabaee i in. 2011).
Tlenek cynku
Tlenek cynku jest związkiem nieorganicznym o wzorze ZnO. Zwykle występuje pod postacią białego proszku, jest prawie nierozpuszczalny w wodzie. Związek ten działa ściągająco, łagodząco i ochronnie. Stosowany jest do leczenia wielu chorób skóry, egzemy, ran, owrzodzeń, hemoroidów oraz trądziku. Działa kojąco na podrażnienia i skaleczenia skóry. Odbija również promieniowanie ultrafioletowe chroniąc w ten sposób skórę przed oparzeniami. Posiada właściwości przeciwdrobnoustrojowe i immunomodulacyjne (Lansdown i in. 2007) (Osredkar 2011).
Przeprowadzono badanie, którego celem była ocena wpływu miejscowo stosowanego cynku na gojenie się owrzodzeń nóg oraz ran. Dodatkowo zbadano wchłanianie cynku przez rany i nieuszkodzoną skórę. W podwójnie ślepej próbie z udziałem 37 pacjentów z owrzodzeniami nóg stosowany miejscowo tlenek cynku sprzyjał oczyszczaniu i ponownej epitelializacji. Infekcje i pogorszenie owrzodzeń występowały rzadziej u pacjentów leczonych tlenkiem cynku. Związek ten stymulował reepitelializację (mechanizm zamykania owrzodzeń nóg) oraz obniżał stopień reakcji zapalnej. Podczas badania zauważono, że tlenek cynku działa antybakteryjnie w odrębie otwartych ran. Gojenie 21-dniowych nacięć skóry było opóźnione przy niedoborze cynku. Cynk podawany miejscowo wykazywał skuteczność w stymulacji gojenia owrzodzeń, redukował stan zapalny i ograniczał wzrost bakterii (Agren 1990).
W randomizowanym badaniu porównano skuteczność stosowania talku oraz kremu z tlenkiem cynku w zapobieganiu pieluszkowemu zapaleniu skóry. W badaniu tym udział wzięło 50 niemowląt tajskich w wieku od 6 do 12 miesięcy przydzielonych do dwóch grup, którym przed zmianą pieluszek na skórę nakładano miejscowo talk lub krem z tlenkiem cynku. Obserwację pacjentów prowadzono w 1, 2 i 8 tygodniu w celu oceny występowania pieluszkowego zapalenia skóry i zebrania danych o medianie czasu do wystąpienia zdarzenia (czasu wystąpienia choroby). Stopień choroby oceniano za pomocą skali punktowej nasilenia pieluszkowego zapalenia skóry i rejestrowano skutki uboczne. Częstość występowania pieluszkowego zapalenia skóry z podrażnieniami w grupie talku wynosiła 4 na 1000 niemowląt licząc na dzień (95% przedział ufności, 95% CI: 2-7), podczas gdy częstość występowania pieluszkowego zapalenia skóry w grupie z tlenkiem cynku wynosiła 2 na 1000 niemowląt na dzień (95% CI: 1-5). Mediana czasu do wystąpienia pieluszkowego zapalenia skóry w grupie talku wyniosła 19 dni (IQR: 7-29), czyli wcześniej niż w grupie z tlenkiem cynku, która wyniosła 39 dni (IQR: 30-59), a różnica była statystycznie istotna (p = 0,03, test log-rank). Średni czas trwania choroby w grupie talku (średnia + SD) wynosił 2,7+0,5 dnia, podczas gdy w grupie z tlenkiem cynku 3,7+3,3 dnia. Nie wykryto żadnych zdarzeń niepożądanych w obu grupach. Stosowany miejscowo krem z tlenkiem cynku wykazywał wyższą skuteczność niż talk w zapobieganiu podrażnieniu występującemu podczas kontaktowego pieluszkowego zapalenia skóry (Chaithirayanon 2016).
Podsumowanie
Variderm to produkt leczniczy o nie jednym zastosowaniu. Każda substancja czynna zawarta w tym preparacie posiada indywidualne właściwości potwierdzone badaniami klinicznymi, które w połączeniu tworzą skuteczny lek.
Benzokaina jest cenionym środkiem w medycynie, ze względu na właściwości znieczulające i przeciwbólowe. Ponadto udowodniono, że substancja ta znosi objawy świądu skóry i łagodzi skutki oparzeń słonecznych. Co więcej, benzokaina koi podrażnienia błon śluzowych. Mentol podobnie jak benzokaina działa przeciwbólowo, dodatkowo wykazuje właściwości przeciwbakteryjne, przeciwgrzybicze, przeciwzapalne, a także zwiększa zdolność przenikania farmaceutyków przez skórę. Na podstawie badań stwierdzono, że cynk podawany miejscowo stymuluje proces gojenia się ran, działa ściągająco, łagodząco i ochronnie na skórę.
Podsumowując, Variderm to lek, po który warto sięgnąć nie tylko w przypadku wystąpienia wysypki, np. podczas ospy wietrznej. Preparat wykazuje także wysoką skuteczność w leczeniu bólu, świądu czy uszkodzeń skóry wywołanych zbyt długą ekspozycją na promieniowanie słoneczne. Obecnie na rynku brakuje leków mających wskazanie w leczeniu poparzeń słonecznych. Variderm to skuteczne i bezpieczne rozwiązanie.
Bibliografia
Agren, M. S. 1990. „Studies on Zinc in Wound Healing”. Acta Dermato-Venereologica. Supplementum 154:1–36.
Bauer, Martin, Richard Schwameis, Thomas Scherzer, Isabelle Lang-Zwosta, Kanako Nishino, i Markus Zeitlinger. 2015. „A Double-Blind, Randomized Clinical Study to Determine the Efficacy of Benzocaine 10% on Histamine-Induced Pruritus and UVB-Light Induced Slight Sunburn Pain”. The Journal of Dermatological Treatment 26(4):367–72. doi: 10.3109/09546634.2014.992384.
Chaithirayanon, Suthida. 2016. „Comparative Study between Talcum and Zinc Oxide Cream for the Prevention of Irritant Contact Diaper Dermatitis in Infants”. Journal of the Medical Association of Thailand = Chotmaihet Thangphaet 99 Suppl 8:S1–6.
Chrubasik, Sigrun, Beate Beime, i Florella Magora. 2012. „Efficacy of a Benzocaine Lozenge in the Treatment of Uncomplicated Sore Throat”. European Archives of Oto-Rhino-Laryngology 269(2):571–77. doi: 10.1007/s00405-011-1802-9.
Ferris, D. G., D. M. Harper, B. Callahan, T. Robinson, M. S. Litaker, M. Messing, i L. Mensah. 1997. „The Efficacy of Topical Benzocaine Gel in Providing Anesthesia Prior to Cervical Biopsy and Endocervical Curettage”. Journal of Lower Genital Tract Disease 1(4):221–27. doi: 10.1097/00128360-199710000-00005.
Galeotti, Nicoletta, Lorenzo Di Cesare Mannelli, Gabriela Mazzanti, Alessandro Bartolini, i Carla Ghelardini. 2002. „Menthol: A Natural Analgesic Compound”. Neuroscience Letters 322(3):145–48. doi: 10.1016/s0304-3940(01)02527-7.
Kamatou, Guy P. P., Ilze Vermaak, Alvaro M. Viljoen, i Brian M. Lawrence. 2013. „Menthol: A Simple Monoterpene with Remarkable Biological Properties”. Phytochemistry 96:15–25. doi: 10.1016/j.phytochem.2013.08.005.
Khair-Ul-Bariyah, Syeda, Muhammad Arshad, Muhammad Ali, Muhammad Imran Din, Ahsan Sharif, i Ejaz Ahmed. 2020. „Benzocaine: Review on a Drug with Unfold Potential”. Mini Reviews in Medicinal Chemistry 20(1):3–11. doi: 10.2174/1389557519666190913145423.
Kluemper, G. Thomas, Douglas G. Hiser, Mary Kay Rayens, i Michael J. Jay. 2002. „Efficacy of a Wax Containing Benzocaine in the Relief of Oral Mucosal Pain Caused by Orthodontic Appliances”. American Journal of Orthodontics and Dentofacial Orthopedics: Official Publication of the American Association of Orthodontists, Its Constituent Societies, and the American Board of Orthodontics 122(4):359–65. doi: 10.1067/mod.2002.126405.
Lansdown, Alan B. G., Ursula Mirastschijski, Nicky Stubbs, Elizabeth Scanlon, i Magnus S. Agren. 2007. „Zinc in Wound Healing: Theoretical, Experimental, and Clinical Aspects”. Wound Repair and Regeneration: Official Publication of the Wound Healing Society [and] the European Tissue Repair Society 15(1):2–16. doi: 10.1111/j.1524-475X.2006.00179.x.
Nair, Manisha, i Deepa Gurunathan. 2019. „Comparative Evaluation of the Efficacy of Two Anesthetic Gels (2% Lignocaine and 20% Benzocaine) in Reducing Pain during Administration of Local Anesthesia - A Randomized Controlled Trial”. Journal of Anaesthesiology, Clinical Pharmacology 35(1):65–69. doi: 10.4103/joacp.JOACP_73_18.
Osredkar, Josko. 2011. „Copper and Zinc, Biological Role and Significance of Copper/Zinc Imbalance”. Journal of Clinical Toxicology s3(01). doi: 10.4172/2161-0495.S3-001.
Panahi, Y., S. M. Davoodi, H. Khalili, S. Dashti-Khavidaki, i M. Bigdeli. 2007. „Phenol and Menthol in the Treatment of Chronic Skin Lesions Following Mustard Gas Exposure”. Singapore Medical Journal 48(5):392–95.
Pergolizzi, J. V., R. Taylor, J. A. LeQuang, R. B. Raffa, i NEMA Research Group. 2018. „The Role and Mechanism of Action of Menthol in Topical Analgesic Products”. Journal of Clinical Pharmacy and Therapeutics 43(3):313–19. doi: 10.1111/jcpt.12679.
Sabzghabaee, Ali Mohammad, Firouzeh Nili, Alireza Ghannadi, Nastaran Eizadi-Mood, i Maryam Anvari. 2011. „Role of Menthol in Treatment of Candidial Napkin Dermatitis”. World Journal of Pediatrics: WJP 7(2):167–70. doi: 10.1007/s12519-011-0253-0.
Taylor, A., i G. McLeod. 2020. „Basic Pharmacology of Local Anaesthetics”. BJA Education 20(2):34–41. doi: 10.1016/j.bjae.2019.10.002.